3x Pap III D = Konisation nicht in jedem Fall
Gegenüber der Bethesda-Nomenklatur, in der per Definition zwischen einer leichten (low grade) und einer schweren (high grade) Dysplasie im Bereich der Cervix uteri unterschieden wird, ist die Diagnose Pap III D durch den Zytologen zusätzlich exakt zu spezifizieren. Der Begleittext zur Diagnose Pap III D sollte die behandelnde Frauenärztin bzw. den behandelnden Frauenarzt in die Lage versetzen, gegenüber der Patientin eine unstrittige Strategie bezüglich des weiteren Vorgehens vorschlagen zu können. Diesbezügliche Voraussetzung ist allerdings, dass die Begleittexte auch tatsächlich genau gelesen und bei Unklarheit Rücksprache mit dem Zytologen gehalten wird. Ein unkritisches Vorgehen nach dem Schema: Nach 3 x Pap III D sollte in jedem Fall die Konisation erfolgen, gilt heute als obsolet.
Vorgehen bei leichter Dysplasie (Pap III D)
Aufgrund der hohen Remissionsraten bei der leichten, aber auch noch bei einer Vielzahl der mittelschweren und auch schweren Dysplasien ist es vorrangig notwendig, einerseits die Patientinnen zu beruhigen, andererseits aber auch genauestens über ihre individuellen Befunde aufzukären. Bedenken sollte man dabei, dass die Patientinnen sich häufig schon vorab im Internet über die Bedeutung der bei ihnen erhobenen Befunde informiert haben. Bei der leichten Dysplasie als Ausdruck einer passageren HPV-Infektion („Schnupfen” der Cervix) kann zusätzlich ein HPV-Test oder eine Differentialkolposkopie angeboten werden. Im Prinzip reicht aber nach ausreichender Aufkärung auch die zytologische Kontrolle nach 3 bis 6 Monaten aus. Der behandelnde Arzt sollte sich bei dieser Situation vornehmlich nach den subjekiven Ängsten der Patientin richten. In schwierigen Fällen kann auch ein direktes Gespräch mit dem jeweilgen Zytologen angeboten werden. In jedem Fall sollte man sich aber mit voreiligen therapeutischen Interventionen zurückhalten. Probebiopsien bei wenig auffälligen kolposkopishen Befunden wie z.B. zart-essigweißen Reaktionen sind bei Verdacht auf leichte Dysplasien ebenfalls nicht nötig (unnötige Kosten bei hohen Remissionsraten).
Differenziertes Vorgehen bei mittelschwerer Dysplasie
Bei Pap III D im Sinne eines Verdachts auf mittelschwere Dysplasie ist ein differenziertes Vorgehen notwendig. Leitliniengerecht ist eine Differentialkolposkopie mit histologischer Sicherung indiziert. Dabei ist darauf zu achten, dass die Biopsien auch tatsächlich im Bereich der höchsten Treffer-Wahrscheinlichkeit vorgenommen, d.h. zervikalkanalnah Gewebeproben aus der frischen T-Zone entnommen werden. Es sind mehrere Biopsien notwendig, da sich dadurch die diagnostische Treffsicherheit erhöht. Bei nicht einsehbarer Zylinder-Plattenepithel-Grenze ist die diagnostische Zervixabrasio obligat. Zur Vermeidung einer Allgemeinnarkose kann der Eingriff bei kooperativen Patientinnen auch in Lokal-Anästhesie mit Hilfe des Zervixkatheters durchgeführt werden, mit dem 2%iges Lidocain-Gel endozervikal appliziert werden kann (siehe Kasten). Bei Bestätigung einer CIN-II-Läsion sollte per Konisation saniert werden. Dabei ist insbesondere bei jungen Patientinnen weitmöglichst schonend vorzugehen, d.h. bei entsprechenden kolposkopischen Befunden (einsehbare Zylinder-Plattenepithel-Grenze, T1 und T2-Befunde) sollte eine Messer-Konisation vermieden und besser eine Loop-Exzision per HochfrequenzSchlinge durchgeführt werden. Besteht eine Diskrepanz zwischen dem zytologischen und dem kolposkopischen Befund (kolposkopisch geringergradige Schwere des Befundes als zytologisch) kann auch die Bestimmung von Proliferationsmarkern wie p16 / Ki67, die am zytologischen Präparat mittels einer Sonderfärbung durchgeführt wird, und/oder die Bestimmung der Onkoproteine E6 und E7 zur Erleichterung der Therapieentscheidung sinnvoll sein. Das übergeordnete Ziel ist, nur solche Läsionen zu sanieren, die mit großer Wahrscheinlihkeit nicht mehr in Regression gehen und bereits eine transformierende HPV-Infektion repräsentieren, bei der die HP-Viren irreversibel in das Genom der Zellen integriert sind. Das operative Vorgehen bei der Sanierung der Cervix uteri richtet sich nach den anatomischen Verhältnissen, die naturgemäß altersabhängig unterschiedlich sind. (siehe: „Dysplasiesprechstunde III – Vaginalatrophie” in Heft 6 / 2010), d.h. es ist ein schmaler-spitzer oder breiter-flacher Konus zu entnehmen. Eine diagnostische Abrasio ist unbedingt insbesondere bei älteren Patientinnen und nicht einsehbarer Zylinder-Plattenepithel-Grenze erforderlich. Die Abrasio erfolgt bei Schlingen- und Messerkonisationen obligat immer erst nach der Konuspräparation
Fallbeschreibung:
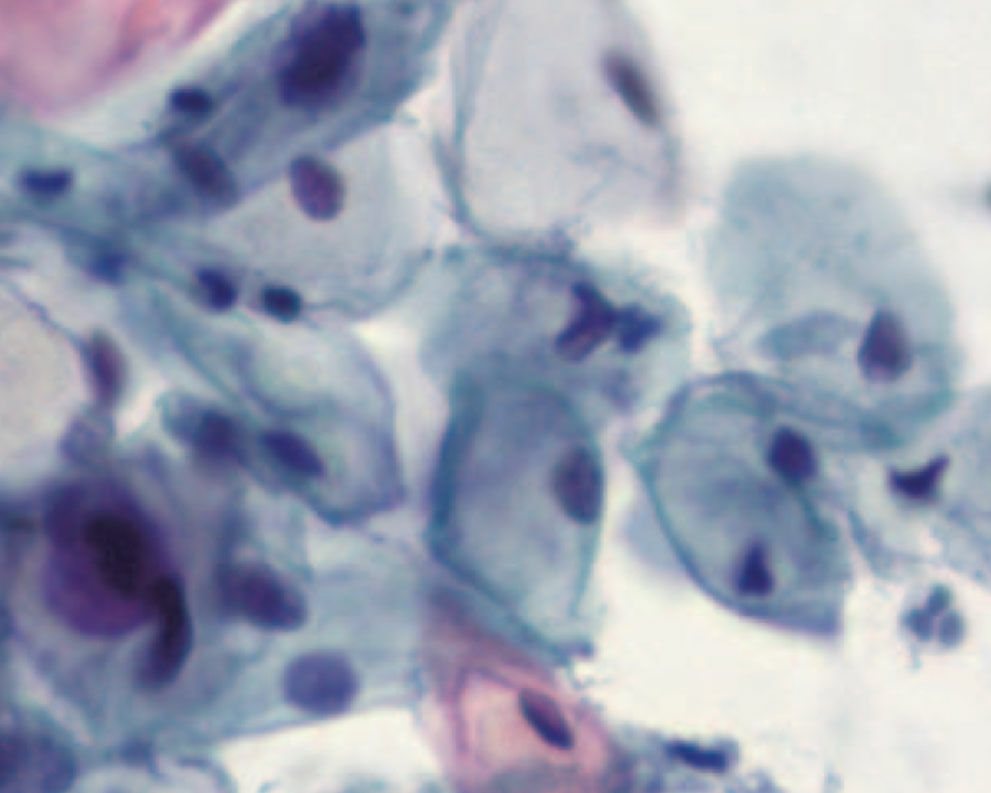
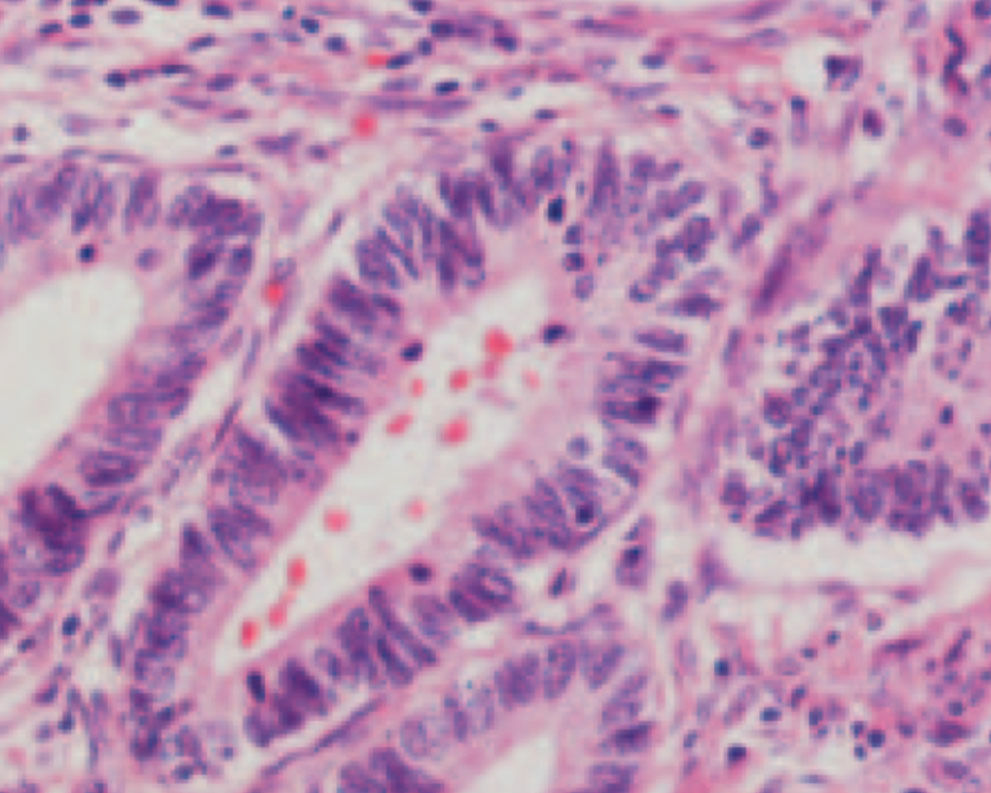
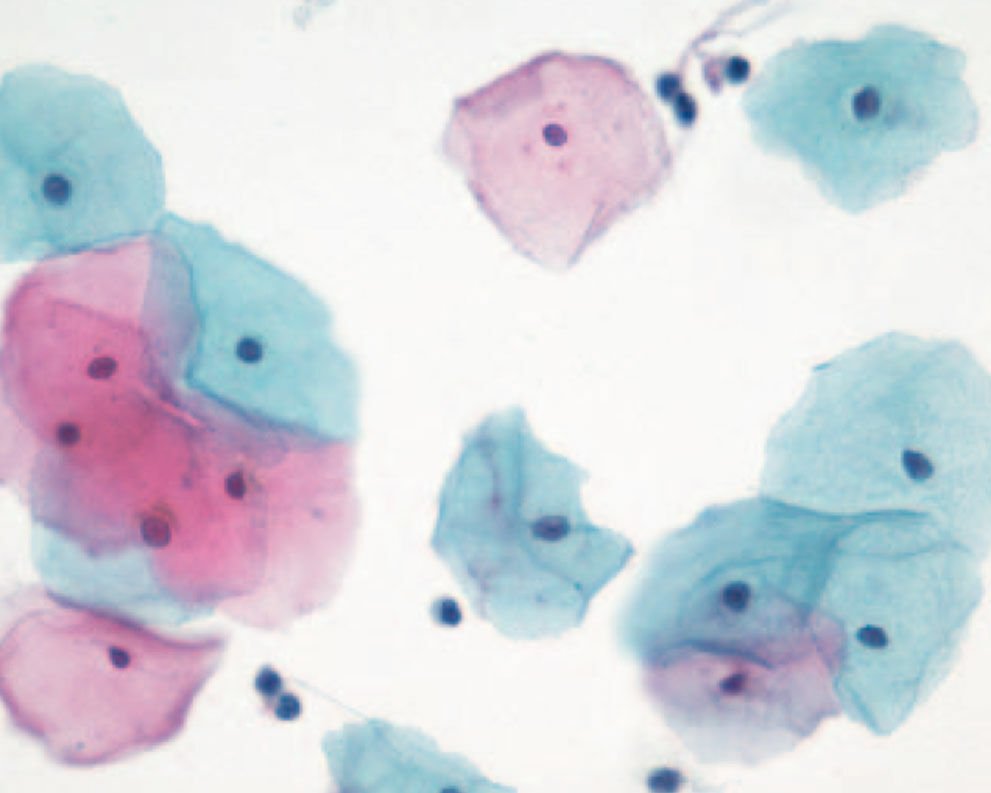
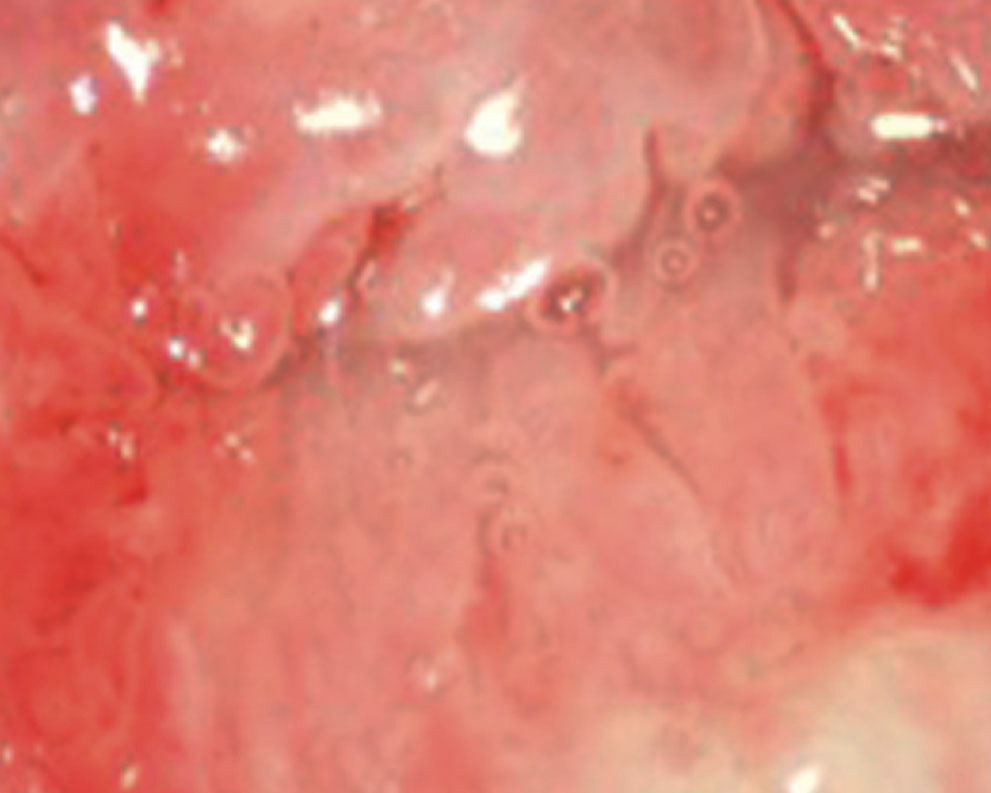
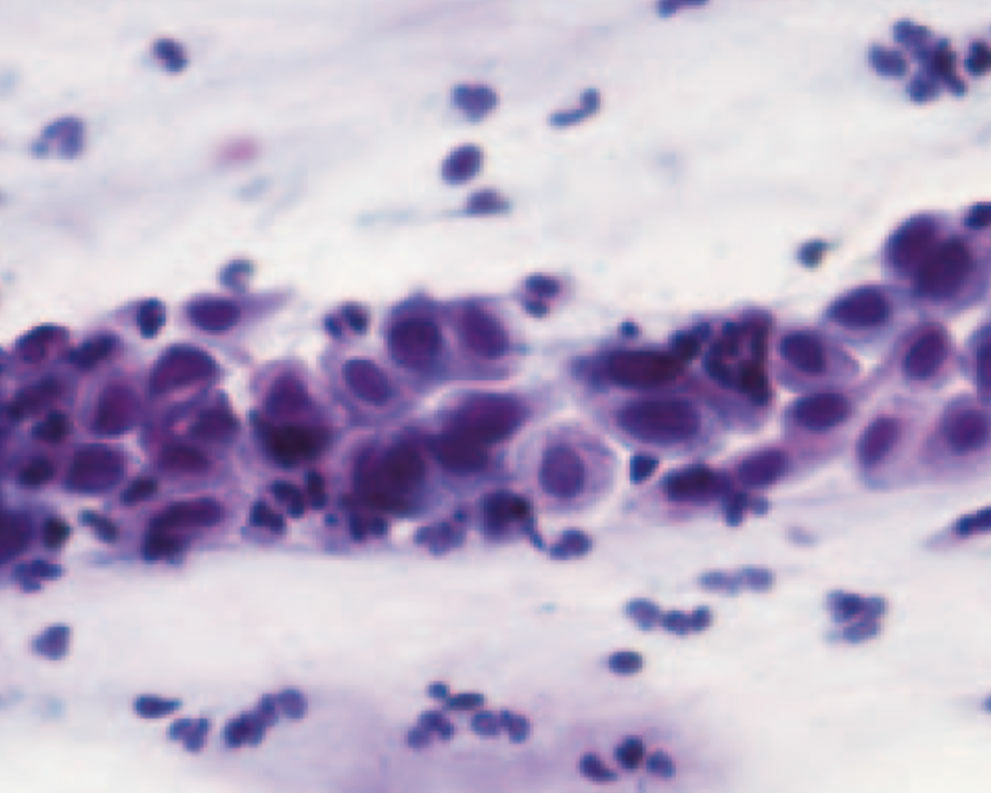
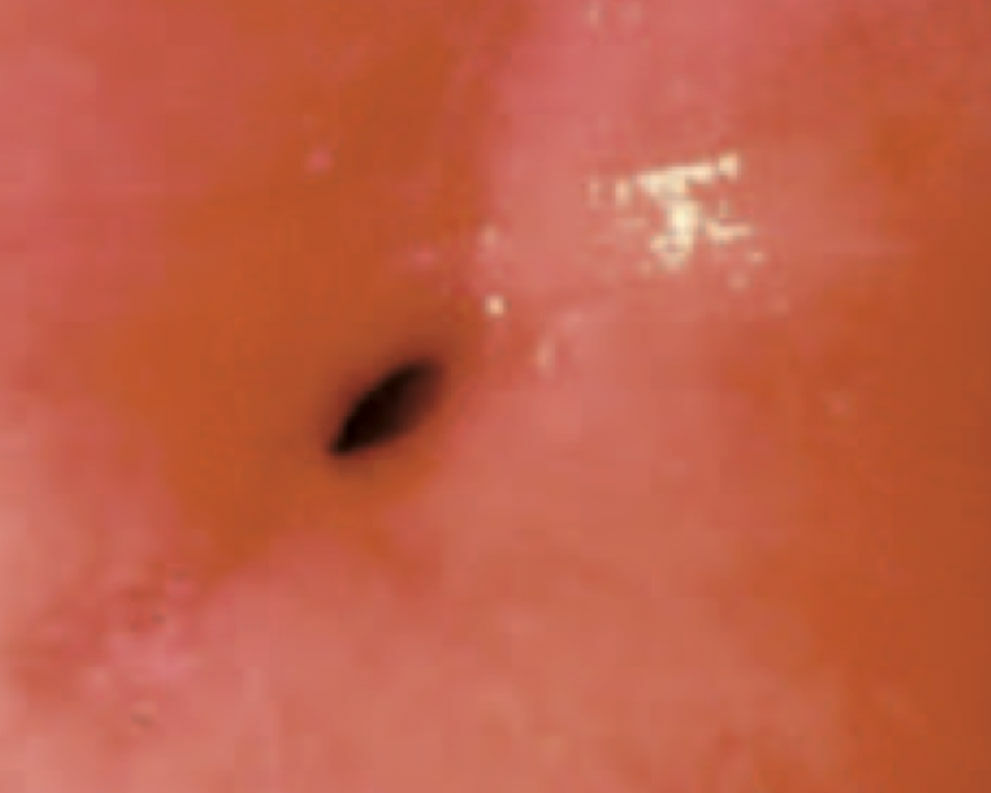
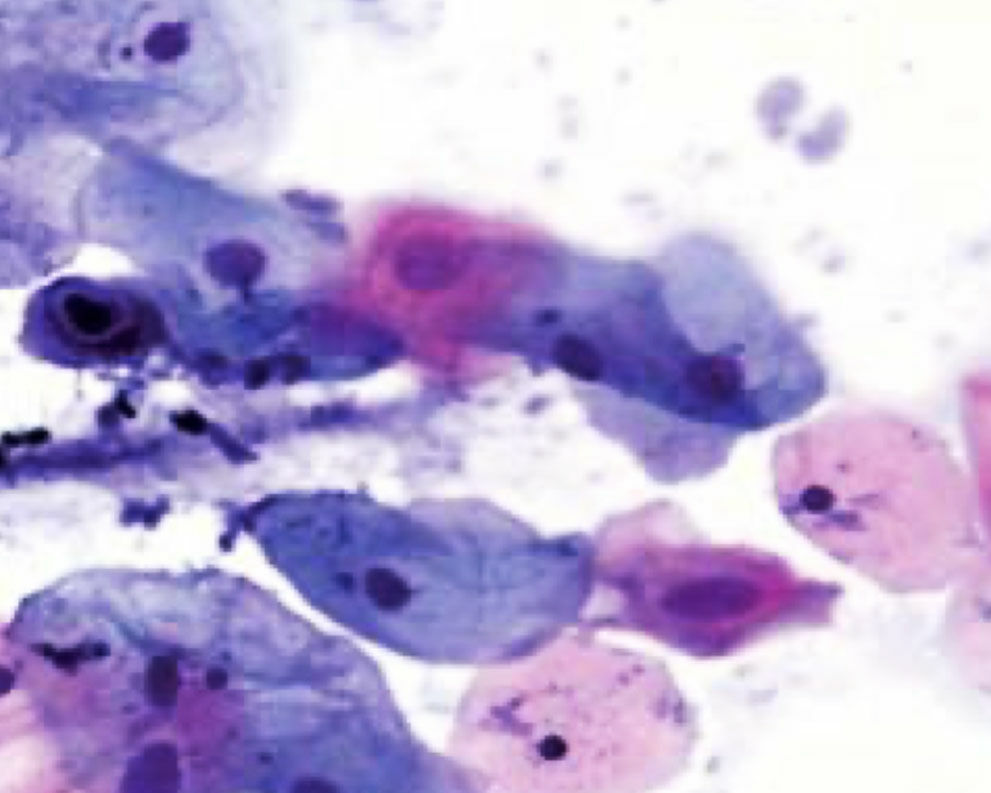
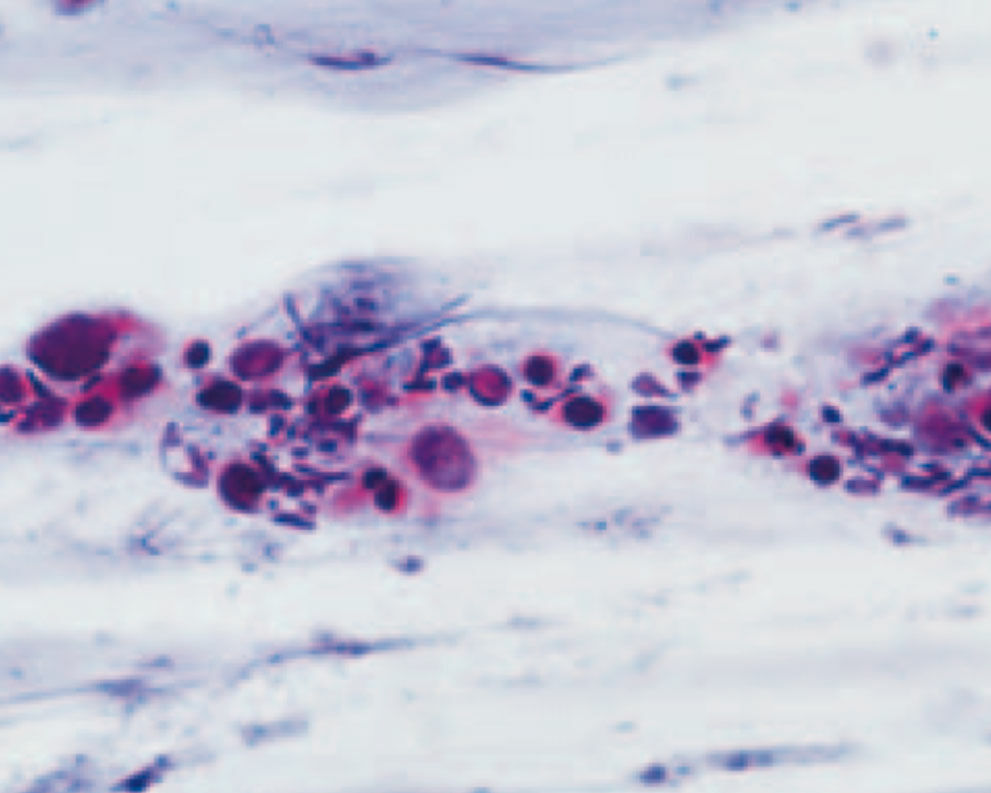
20-jährige Patientin, Kohabitarche im Alter von 14 Jahren! Dreimalige Impfung gegen humane Papilloma-Viren vom Typ 6/11/16/18 mit Gardasil® im Alter von 16 Jahren. Zytologischer Abstrich im Rahmen der Krebsfrüherkennung im Alter von 20 Jahren: Pap-Gruppe: III D, d.h. Verdacht auf mittelschwere Dysplasie des Plattenepithels bei typischen Zeichen einer HPV-Infektion (Abb. 1). Die Bestimmung von p16 / Ki67 ergab den positiven Nachweis des Proliferationsmarkers. Kolposkopisch zeigten sich Veränderungen, die den Verdacht auf eine CIN-I- bis II-Läsion bestätigten (Abb. 2). Im Bereich der T-Zone wurde zervikalkanalnah und aus der Mosaikzone an drei Stellen eine Biopsie vorgenommen. Die histologische Untersuchung der Biopsate ergab den Befund einer leichten Dysplasie (Abb. 3). Kritische Bewertung: Da es sich bei der jungen Patientin um eine gut abgrenzbare Läsion an der Cervix handelte und der histologische Befund einer leichten Dysplasie entsprach, wurde auf die Entfernung der Läsion zunächst verzichtet und nach Rücksprache mit der Patientin eine Kontrollzytologie und -kolposkopie in 3 Monaten vereinbart, obwohl aufgrund des positiven Thintec-Testes (p16 / Ki67) allerdings eher nicht von einer Regression des Befundes auszugehen ist. Die Primärinfektion mit Papilloma-Viren hat bei der Patientin aller Wahrscheinlichkeit nach vor der prophylaktisch wirksamen Vakzinierung mit Gardasil® stattgefunden. Nach neueren Studien sind bereits 40 % der jungen Patientinnen 18 Monate nach der Kohabitarche HPVpositiv. Dies ist insofern von großer Bedeutung, als eine Vakzinierung auf eine bereits ablaufende Infektion keine Wirkung mehr hat. Dieser Fall unterstreicht das Postulat, die Mädchen möglichst früh, d.h. schon mit 12 Jahren zu impfen und damit eine viel größere Sicherheit zu erzielen.
Zervixabrasio in Lokalanästhesie möglich
Zur Applikation eines Anästhesie-Gels in den Zervikalkanal (CK) hat sich seit mehr als 4 Jahren der Gebärmutterhals-Katheter nach B. Kanne bestens bewährt: Die technisch korrekte Anwendung gewährleistet eine sichere, nebenwirkungsfreie und vollständige Analgesie bei kleinen operativen Eingriffen an der Cervix uteri, nicht zuletzt auch bei der Einlage eines Intrauterinpessars (IUP) bzw. eines Intrauterinsystems (IUS). Voraussetzung für eine optimale lokale Analgesie, d.h. für die Schmerzfreiheit der Patientin und ein stressfreies Arbeiten der Ärztin / des Arztes, ist die ausreichende Verweildauer des Anästhesie-Gels im Zervikalkanal (7 Minuten), bevor der Eingriff durchgeführt wird. Zur Dilatation des Zervikalkanals (CK) hat sich die Anästhesie-Gel-Anwendung mit dem GebärmutterhalsKatheter unter folgenden Indikationen bewährt:
- Funktionelle CK-Stenose (bei Nulliparae),
- Zustand nach Konisation, nach Sectio caesarea und nach Entzündungen im Bereich des CK,
- Atrophische CK-Stenose in der Postmenopause,
- CK-Verengung infolge Gestagen-Langzeiteffekts (Mirena®-Wechsel!),
- Zervixabrasio,
- Dysplasie-Abklärung,
- Abtragung zervikaler Polypen.
Expertise
Fachartikel & Vorträge
30. November 2021
Dysplasiesprechstunde (I)
Das Einfache richtig machen Das vordergründig Einfache ist nicht selten mit Fehlerhaftigkeit belastet, weil es in der…
11. Januar 2022
Dysplasiesprechstunde (II)
PAP. III – Wenn eine Diagnose keine Diagnose ist Die Diagnose Pap. III zur Beurteilung eines zytologischen Abstrichs…
11. Januar 2022
Dysplasiesprechstunde (III)
Die Zytologie bei Vaginal-Atrophie – eine diagnostische Herausforderung Die Atrophie der Vagina einschließlich der…
11. Januar 2022
Dysplasiesprechstunde (V)
Sollte nach Sanierung einer CIN III gegen HPV geimpft wreden? Bei dem zytologischen Befund Pap IVa besteht nach der…
11. Januar 2022
Dysplasiesprechstunde (VI)
Inwieweit sind molekulare Marker Wegweiser bei der Abklärung zervikaler Dysplasien? Neben der zytologischen und…
11. Januar 2022
Dysplasiesprechstunde (VII)
Bei der Kolposkopie sollte insbesondere die "inner border" ins Visier genommen werden Voraussetzung für eine erffektive…
11. Januar 2022
Dysplasiesprechstunde (VIII)
Pap IIID – Die Diagnosen in der Diagnose Die Institutionen für die Qualitätskontrolle im Bereich der gynäkologischen…
11. Januar 2022
Dysplasiesprechstunde (IX)
Wann und wie sollte eine zervikale Dysplasie saniert werden? Wann sollte saniert werden? Rechtzeitig, aber nicht zu…
11. Januar 2022
Dysplasiesprechstunde (X)
Mit "endozervikalen Zellen" sind Zervixdrüsen-Zellen gemeint Der Nachweis endozervikaler Zellen gilt als…
11. Januar 2022
Dysplasiesprechstunde (XI)
Therapie der Wahl bei zervikalen Dysplasien ist die Hochfrequenz-Schlingenkonisation Die Hochfrequenz-Schlingen-Technik…
13. Januar 2022
Gebärmutterhalskrebs und HPV – Infektion (Laienvortrag)
Aktueller Stand der Vorsorge des Gebärmutterhalskrebses Durch Einführung der Zytologie (Pap-Test) als Suchtest wurde…
13. Januar 2022
HPV-Diagnostik und Biomarker bei der Prävention des Cervix-CA
Das Virus wird sexuell übertragen. Fast jede Frau (70%) kommt in ihrem Leben einmal mit dem Virus in Berührung…
13. Januar 2022
(Un)-Sinn der Gebärmutterhalsvorsorge
Das Virus wird sexuell übertragen. Fast jede Frau (70%) kommt in ihrem Leben einmal mit dem Virus in Berührung…
13. Januar 2022
Die Zukunft der Prävention des Zervixkarzinoms
Das Virus wird sexuell übertragen. Fast jede Frau (70%) kommt in ihrem Leben einmal mit dem Virus in Berührung…
13. Januar 2022
Pap IIID / Wie geht es weiter?
Das Virus wird sexuell übertragen. Fast jede Frau (70%) kommt in ihrem Leben einmal mit dem Virus in Berührung…